更多
分享

癌症常居國人「十大死因」榜單,民眾往往聞癌色變;其中「肝癌」更是全國主要癌症死因第2位。衛福部國健署統計,慢性肝病、肝硬化及肝癌的肇因主要為B/C型肝炎,B肝帶原者若持續性肝炎發作,有15-20%會發生肝硬化。民眾若「只知保養,卻不知要追蹤」,當心錯失最佳治療時機。
台灣癌症基金會執行長賴基銘教授表示,一名陳媽媽B肝帶原多年,一直透過日常保健食品「養生」替代「養肝」和追蹤。偶然到診所抽血檢查,才發現肝指數飆高至正常值的20倍之多,這才趕緊接受藥物治療。
不幸的是,先前未追蹤治療期間,病毒已對陳媽媽的肝臟埋下傷害。追蹤與治療3年多後,陳媽媽在一次超音波檢查時發現早期肝癌。幸虧肺癌發現得早,且有同為B肝疫苗斷層世代(1986年以前出生)的B肝兒子陪伴鼓勵,母子一起治療和追蹤,決心力抗肝病。
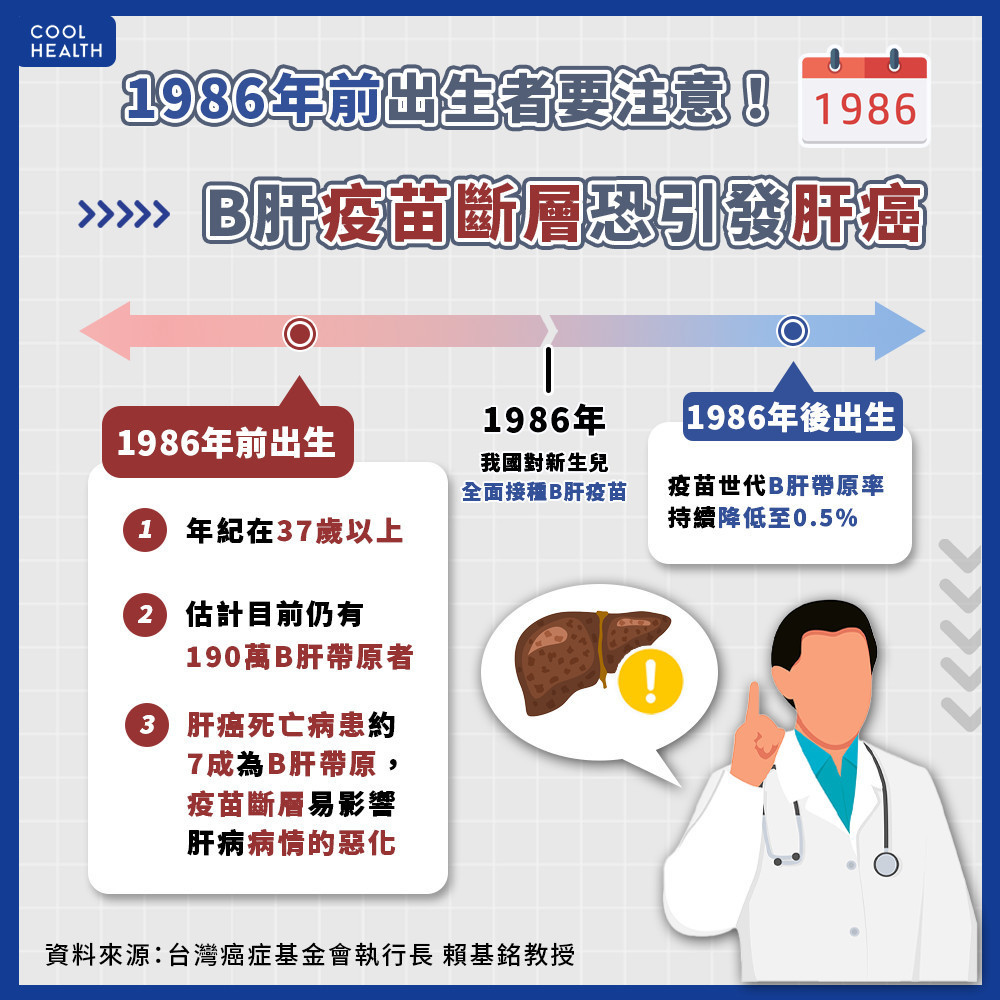
賴基銘教授表示,我國從1986年對新生兒全面接種B肝疫苗後,「疫苗世代」的B肝帶原率持續降低至0.5%,但肝癌仍高居國人第二大癌症死因。據國健署2019癌登報告,每年約有11,000新診斷個案,其中約8,000人不幸失去生命。死於肝癌的病患中約有7成為B肝帶原者,以此推算,每天約有15人因B肝導致肝癌死亡。
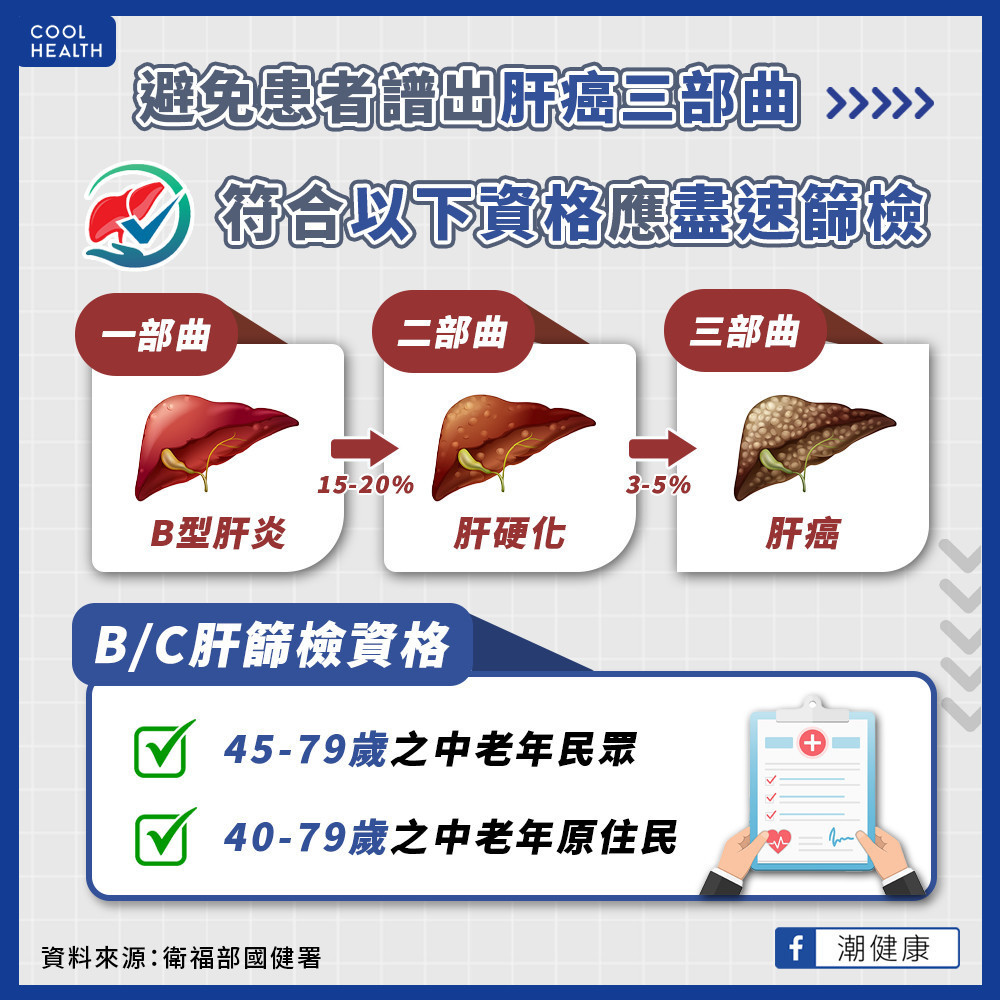
疫苗接種與抗病毒治療都是防治B肝相關肝癌的有效方法,但在B肝疫苗政策啟動前的「疫苗斷層世代」,目前年紀在37歲以上,估計仍有190萬B肝帶原者。其中,不少人因為沒有持續追蹤,錯失治療的時機,進入「肝炎、肝硬化、肝癌」的「肝癌三部曲」。
義大醫院肝病中心主任許耀峻醫師則指出,義大研究團隊分析1,017位罹患肝癌的B肝患者,發現高達75%(762位病友)在罹癌前未曾治療過B肝;進一步分析發現,這些未曾治療B肝的患者在門診就醫、專科診療、肝指數檢驗、或腹部超音波檢查等各項都顯著較低,顯示疏於追蹤的後果。此外,255位診斷肝癌前曾接受B肝治療的患者中,71%(181位)已患有肝硬化,意味著雖有治療,但時機已過晚。
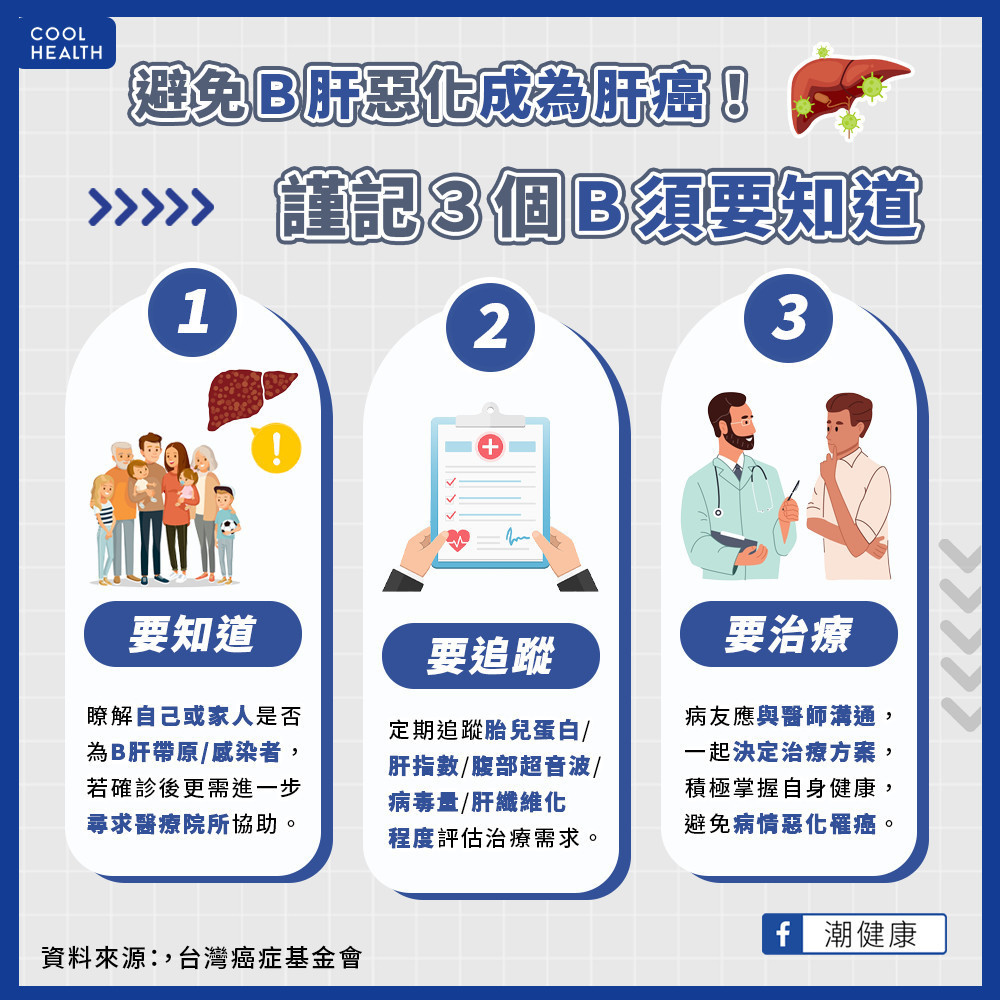
為了提醒B肝疫苗斷層世代,與大眾遠離B肝致癌的威脅,台灣癌症基金會邀請知名前女籃國手錢薇娟擔任衛教大使,提醒民眾掌握3個「B」須要,B肝不苦惱:
瞭解自己或家人是否為B肝帶原者或感染者,且確診後進一步尋求醫療協助。
別誤信「健康的B肝帶原者」說法,如果確認B肝帶原,定期追蹤以掌握肝指數ALT、胎兒蛋白、腹部超音波、肝纖維化程度和病毒量等,才能進一步評估治療需求。
鼓勵病友主動與醫師討論,一起決定治療方案;目前部分病友的治療可以獲得健保支持。積極掌握自己的健康,避免自己淪為肝癌候選人。
錢薇娟表示,自己也是B肝疫苗斷層世代一員,從小在球隊因例行檢查就知道自己B肝帶原。在醫師衛教下,她瞭解B肝是造成肝癌的最大原因,長期維持每半年做腹部超音波和B肝相關檢查,以降低疾病惡化甚至癌變的風險,她相信掌握自我健康,才能繼續從事從事熱愛的運動。
值得注意的是,過去觀念以為B肝病友未到肝硬化程度、肝發炎指數僅輕微異常或身體無症狀,就不需要治療。不過,許耀峻主任表示,越來越多證據顯示,B肝病毒導致肝細胞癌化的過程,可能在慢性感染初期就已經開始!「因病毒DNA會嵌合到人體的DNA,破壞病人基因的穩定性,導致直接致癌。」
許耀峻主任進一步指出,B肝病毒量越多、進展成為肝癌的風險越高。對於B肝帶原者來說,若未持續追蹤,並於適當的時機介入治療,慢性B肝患者進展到肝硬化或肝癌的終生風險為25-40%。因此,若有治療需求應及早開始,避免如陳媽媽一般「知保養,卻不知要追蹤」,後續造成的傷害恐難挽回。
最後,國民健康署吳昭軍署長提醒,從109年起國健署即放寬B、C型肝炎篩檢,補助年齡45至79歲民眾終身可以篩檢一次,目前已超過百萬人接受篩檢,其中B肝陽性率約12%。提醒國人,善用政府提供的預防保健服務,透過早期發現、提供適當治療,避免演變為慢性肝病及肝硬化,並減少致癌風險。
延伸閱讀:
每3人就1人脂肪肝! 將是未來「肝癌」主因? 肝炎族群勿碰這類食物
洗腎族群「C肝」盛行率多5倍! 高醫「微根除」降90%感染登國際期刊
●以上言論不代表東森新聞立場。
文章來源:B肝轉癌症風險高達4成! 「這年份」以前出生最危險:每天15人肝癌死亡
由《潮健康》授權轉載。
(封面示意圖/Unsplash)