70多歲的江太太患有糖尿病以及高血壓、高血脂,平常在門診拿藥控制病情,最近一兩個月她常常在活動的時候覺得很喘,爬個一、兩層樓梯就覺得快喘不過氣,最近天氣變涼之後,症狀似乎變得更嚴重了。本來以為是肺部的問題,門診安排X光檢查卻沒有什麼異狀,呼吸功能也正常。
由於喘息症狀一直困擾著江太太,她被轉診來到心臟內科,安排了心肌灌流檢查之後,發現心肌有局部缺氧。在醫師與家人共同討論之後,江太太住院接受心導管的檢查,證實在心臟的左前降支冠狀動脈有嚴重的狹窄,經過氣球擴張以及藥物支架的置放,她的症狀在隔天就已經感覺有大幅改善,出院之後繼續維持藥物治療。
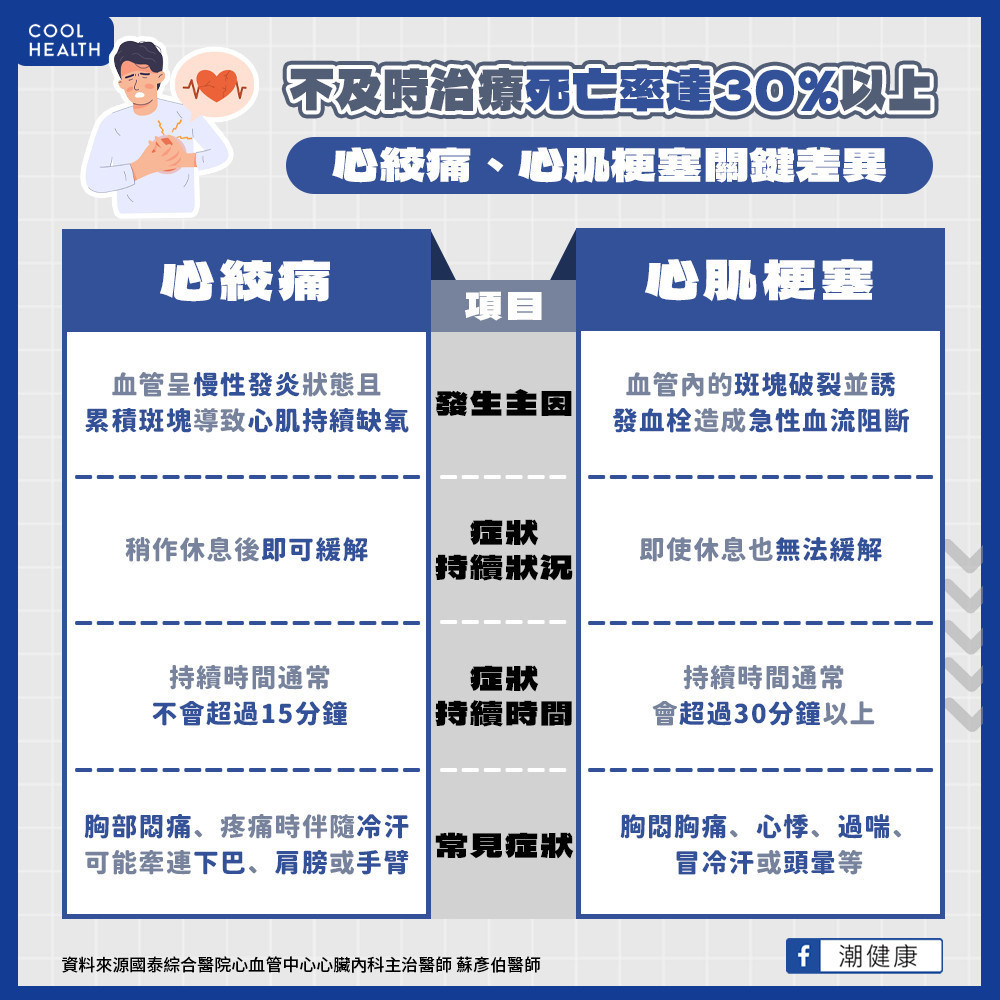
心絞痛誘發血栓恐「心肌梗塞」 醫示警:不及時治療死亡率達30%
心臟的運作依賴分布於表面的冠狀動脈供應氧氣和養分,隨著年齡增加,或者是本身有家族心血管病史、高血壓、高血脂、糖尿病、肥胖、抽菸等等心血管風險,血管內會呈現慢性發炎的狀態並且累積膽固醇斑塊,逐漸讓血管硬化、狹窄,進而造成心肌缺氧。
這時除了會引發胸悶、胸痛的症狀之外,也會有「活動就喘」的症狀。這一類的病人目前被歸類於慢性冠狀動脈症候群,也就是俗稱的「心絞痛」。這類病患因為心臟持續的缺氧,不只容易造成不適、使生活品質下降,也有可能讓心臟的功能逐漸變差。
倘若血管內的斑塊不幸發生破裂,會誘發血栓的生成而造成急性的血流阻斷,也就是俗稱的「心肌梗塞」。這時心肌完全沒有氧氣的供應,會造成急性的損傷並且引發嚴重的胸痛、心律不整甚至是昏厥、猝死的現象,若不及時治療死亡率可以高達30%以上!典型的慢性冠心症症狀,包括胸部悶痛、疼痛時會伴隨頭冒冷汗並可能會牽連到下巴、肩膀或是手臂等處。胸悶痛的感覺通常時間不會持續超過十五分鐘,在活動的時候症狀會被誘發,休息可以緩解。有很大一部分的老人家、女性、以及糖尿病患者,症狀的表現並不典型,常常像江老太太一樣用喘的症狀來表現。
秋冬季節是疾病惡化高峰期! 心絞痛的臨床檢測方法有哪些?
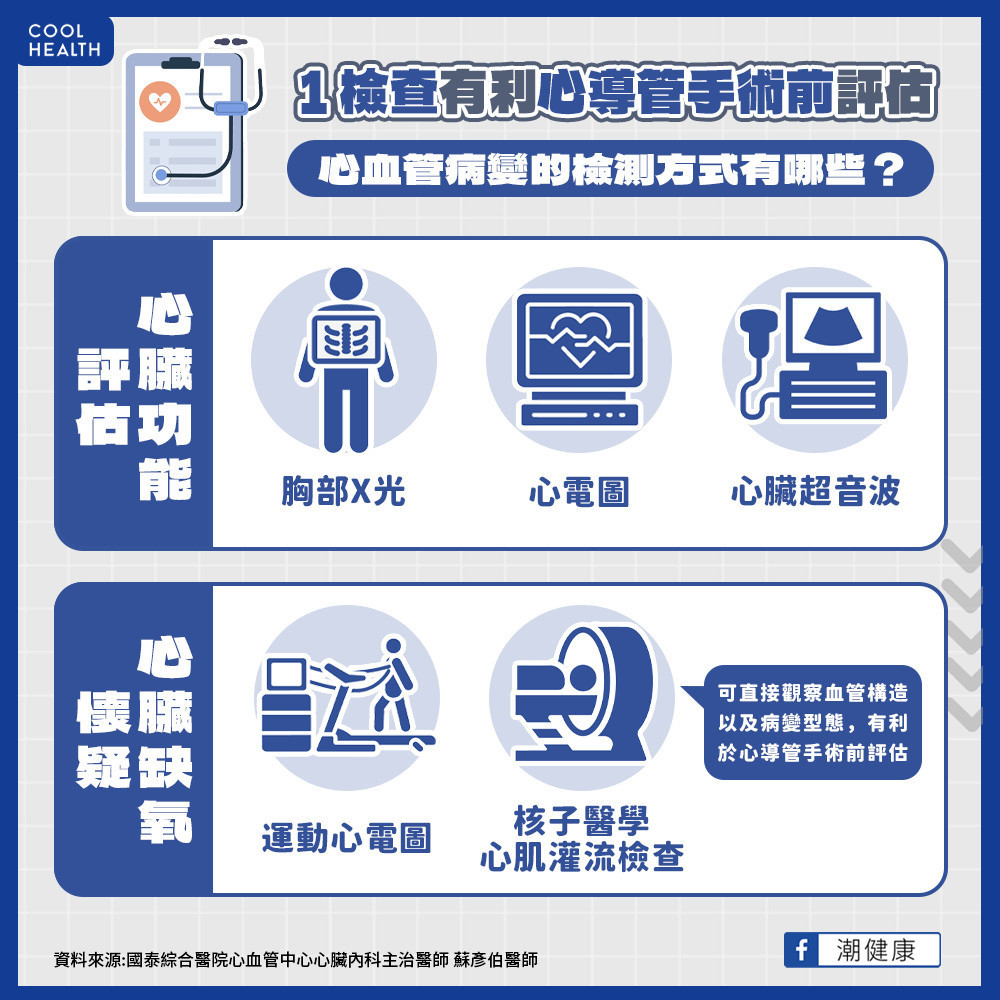
秋冬季節由於溫度的急遽變化或降低,有可能會造成血管痙攣收縮,造成症狀的惡化。病患因為上述症狀來門診就醫時,我們會先評估病患症狀是由於心血管病變的機會有多高,通常年齡越大或是同時有心血管風險所預估的機率就越大。同時醫師會安排胸部X光、心電圖以及心臟超音波等評估心臟功能。
若懷疑心臟有可能缺氧,醫師會根據病人的狀況安排合適的檢查來判定病人是否有心肌缺氧的情形,例如:
.運動心電圖:讓病人在跑步機上快走同時監控心電圖是否有缺氧或心律不整的變化。
.核子醫學心肌灌流檢查:經由血液注射放射性同位素,觀察同位素在心臟肌肉受壓力以及休息時分布的情況來判定心肌缺氧的區域。
近年來經由電腦斷層的冠狀動脈造影越來越受到重視,這個檢查可以直接觀察血管的構造以及病變的型態,相當有利於心導管術前的評估,不過目前國內健保尚未給付,需要自行負擔費用。每種檢查都有優缺點,可以和心臟專科醫師討論後,再決定自己適合哪一種檢查方式。
減少未來心血管二次阻塞風險 心導管手術「三管齊下」減緩症狀
若病人證實有心肌缺氧,如果狀況穩定或影響的範圍不大,可以先考慮藥物治療,利用藥物降低心臟的氧需求、擴張心臟血管、或是預防心肌梗塞。假若藥物治療效果不佳,或是檢查發現有多條血管狹窄,心臟收縮功能受損,就可以進一步考慮「心導管介入術」治療。
醫師會經由手部的橈動脈或是鼠蹊部的股動脈建立管路將導管送至心臟冠狀動脈開口注射顯影劑照相。若有明顯狹窄的狀況,可以使用氣球撐開並且置放支架使血流回復暢通的狀態。目前的研究顯示,置放支架確實能夠有效改善缺氧所造成的心絞痛症狀,現在主流使用藥物塗佈支架,更可以進一步減少未來再度阻塞的風險。
隨著科技進步,除了巨觀的血管攝影之外,目前還有更精密的血管內影像檢查,利用超音波或是雷射光源直接探查血管的構造,協助支架精確置放。血管介入手術之後會需要長時間服用抗血小板藥物,以避免血管突然發生血栓而造成心肌梗塞。
如果檢查當中發現有多條血管病變或是左主幹發生病變,有時候需亦評估是否使用外科方式做血管繞道,可以達到比較持久的效果。總而言之,隨時注意自己是否有心血管風險,積極控制,配合醫師的檢查治療,可以早期發現、早期處理,以提升生活品質並且降低心血管事件發生的機率。